Uroonkologie
Rechtzeitig erkannt, ist jede Krebserkrankung heilbar!
Uroonkologie ist die Kombination aus Urologie und Onkologie. Sie beschäftigt sich mit bösartigen (malignen) Erkrankungen, die mit dem Urogenitaltrakt (Niere, Nebenniere, Harnleiter, Blase, Prostata, Harnröhre, Penis, Hoden) in Verbindung stehen können.
Urologische Tumorerkrankungen sind weit verbreitet - bei Männern, Frauen und Kinder. So steigt z.B. die Anzahl der Neuerkrankungen von Harnblasenkrebs in den letzten Jahren bei beiden Geschlechtern kontinuierlich an. Das Prostatakarzinom ist weiterhin die häufigste Krebserkrankung des Mannes.
Gerade bei bösartigen Erkrankungen gibt es oft eine Vielzahl an Lösungen, die im Gespräch beurteilt und an die individuellen Bedürfnisse und Wünsche der Patientin oder des Patienten angepasst werden müssen. Oft ist nicht die einfachste Lösung die beste, gleichzeitig aber auch nicht immer die komplexeste jene, die angestrebt werden muss.
Die Urologie konnte durch zahlreiche Innovationen innerhalb der letzten Jahre in der Behandlung maligner Erkrankungen insbesondere die medikamentöse Tumortherapie deutliche Verbesserungen erreichen. Daher versuchen wir zu gewährleisten, dass Ihnen medizinische Leistungen am aktuellen Stand der Wissenschaft zu Gute kommen.
Durch unsere Zusatzbezeichnung „ Medikamentöse Tumortherapie „ wird in der Praxis kompetent die neueste medikamentöse Therapie auch die Chemotherapie ambulant durchgeführt.
Sie haben Fragen zu Ihrer Erkrankung oder suchen eine Alternative zu Ihrer derzeitigen Lösung als Zweitmeinung dann nehmen Sie sich die Zeit und lassen Sie uns über Ihr Problem nachdenken!
Hier sind für Sie einige Informationen über die wichtigsten urologischen Tumorerkrankungen zusammengefasst:
Nebennierenkarzinom:
> Anatomie/Funktion:
Die Nebennieren sind ein paariges Organ und verdanken ihren Namen ihrer Lage direkt an den oberen Polen der Nieren, mit denen sie funktionell jedoch nichts zu tun haben.
Die Nebenniere ist in der Lage, über 40 verschiedene Hormone zu produzieren.
Die wichtigsten Vertreter sind das Cortisol, das Aldosteron und die Sexualhormone.
>Tumorverhaltung:
Das Inzidentalom ist ein (zufällig entdeckter, über 80% gutartiger) Tumor der Nebenniere.
Der Nachweis eines Nierentumors wirft drei Fragen auf:
Ist er hormonaktiv (15%) oder inaktiv (85%),
Ist er bösartig (4%) oder gutartig (96%),
Ist er hinsichtlich Größe / Hormonaktivität stabil (90%) oder nicht stabil (10%)?
> Diagnostik:
Bult- und Urinumtersuchung (verschiedene Hormone)
Röntgenschichtaufnahme (CT/MRT)
> Therapie:
Je nach Größe, Hormonaktivität und Verhalten in CT /MRT entweder chirurgisch oder lediglich Verlaufskontrolle.
Nierenzellkarzinom
Das Nierenzellkarzinom zählt zu den häufigsten (90%) bösartigen Geschwülsten der Niere, etwa 3% aller bösartigen Erkrankungen und geht vom Funktionsgewebe (Epithel) der Niere aus. Männer sind 1,5 fach häufiger betroffen, als Frauen, wobei der Altersgipfel zwischen dem 50. und 70. Lebensjahren liegt. Zu den möglichen Risikofaktoren zählen das Rauchen, Übergewicht und Bluthochdruck. Eine weitere Rolle spielt eine positive familiäre Anamnese. Das heißt eine gleichartige Erkrankung (Nierenkrebs) bei einem 1.-gradig Verwandten. Eine höhere Assoziation zu Nierenzellkarzinom besteht bei bestimmten Erkrankungen wie z.B. bei Von-Hippel-Lindau-Erkrankung und tuberöse Sklerose.
Nierenzellkarzinome werden fast ausschließlich im Erwachsenalter beobachtet und müssen von Nephroblastomen (Wilms-Tumoren) im Kinderalter unterschieden werden.
>Symptomen / Diagnostik
Ein Großteil der Nierenzellkarzinome wird heute im Rahmen einer Ultraschaluntersuchung oder in einer Computertomographie des Bauches zufällig entdeckt, da die Patienten in der Regel von Seiten der Nieren beschwerdefrei sind. Diese Untersuchungen werden meist aus anderen Gründen durchgeführt. In nur 6-10% kann es zu den klassischen Symptomen wie Flankenschmerz, Hämaturie (Blut im Urin) und durch die Haut tastbarer Tumormasse kommen. Bei diesen Patienten treten in ca. 30% noch zusätzliche Symptome, wie u.a. Bluthochdruck, reduzierter Allgemeinzustand, Gewichtsverlust, Fieber, Abgeschlagenheit oder Blutarmut auf. Dies ist zumeist ein Zeichen für eine fortgeschrittene Erkrankung.
>Therapie
Bei Vorliegen eines auf die Nieren beschränkten Tumors, stellt die operative Entfernung desselben die erste Therapie der Wahl dar. Dabei wird die Niere entweder komplett entfernt oder organerhaltend operiert. Nierentumorresektion unterschieden werden. Organerhaltendes Verfahren ist bei Patienten mit bereits eingeschränkter Nierenfunktion, bei Patienten, welche nur eine funktionierende Niere besitzen oder bei beidseitigem Tumorbefall unbedingt zu bevorzugen. Die Operation kann abhängig von verschiedenen Faktoren entweder offen (mit einem Hautschnitt) oder laparoskopisch (mittels Knopflochchirurgie) erfolgen.
Bei fortgeschrittenem Krankheitsstadium mit einer Absiedlung (Metastasierung) wird neben eine operative Therapie zur Reduktion der Tumormasse auch eine systemische medikamentöse Therapie mit Substanzen, die Gefäßneubildung und somit ein Fortschreiten der Erkrankung hemmen, eingeleitet. Die medikamentöse Tumortherapie bei metastasiertem Nierenzellkarzinom hat in den letzten Jahren eine rasante Entwicklung genommen. Die Beratung und Durchführung derartiger Therapien erfolgt in unserer Praxis.
>Nachsorge
Durch regelmäßige Untersuchungen (körperliche Untersuchung, Ultraschall- und Röntgenuntersuchungen) soll ein mögliches Wiederauftreten der Erkrankung rechtzeitig entdeckt werden. Ein Wiederauftreten der Erkrankung ist auch nach erfolgreicher Entfernung des Nierentumors nach Jahren möglich. Wir empfehlen Ihnen deshalb dringend, die mit Ihrem behandelnden Arzt festgelegten Nachsorgetermine einzuhalten.
Nierenbeckenkarzinom
10-20% aller Nierentumore sind Nierenbeckenkarzinom. Der größte Teil dieser Karzinome sind Urothelkarzinome, wobei selten auch Plattenepithelkarzinome (vor allem in Zusammenhang mit einer Steinerkrankung) vorkommen können.
Risikofaktoren (dem Blasenkarzinom entsprechend):
Schmerzmittelmissbrauch, Balkan-Nephropathie und Rauchen. Industriekarzinogene (Naphthylamin, Benzidin). Das Urothelkarzinom ist eine anerkannte Berufserkrankung bei entsprechender zeitlicher Giftexposition.
>Symptome:
Blut im Urin, Flankenschmerzen
> Diagnose:
Computertomographie (CT), Nierenbeckenspiegelung mit radiologischer Darstellung der Niere und ggf. Probeentnahme. Die Harnblase und der Harnleiter sind ebenfalls mit Urothel ausgekleidet und können (muss aber nicht) zum Zeitpunkt der Diagnose oder später ebenfalls einen Tumor bilden.
> Therapie:
Die Therapie eines Nierenbeckenkarzinoms ist die vollständige Entfernung der tumortragenden Niere und des Harnleiters (anders als beim Nierentumor), wobei jeweils eine Blasenwandmanschette mitentfernt wird. Wenn der Harnleiter selbst nicht entfernt wird, ist die Wahrscheinlichkeit eines Tumorrezidivs im verbleibenden Ureterstumpf mit 15% hoch. Chemotherapie bei fortgeschrittenem Nierenbeckenkarzinom
Harnblasenkarzinom:
Das Harnblasenkarzinom ist eine der häufigsten
Krebserkrankungen weltweit.
Bei Männern steht das Harnblasenkarzinom auf Platz 5 der Häufigkeitsskala von Krebserkrankungen in Deutschland. Männer sind mehr als doppelt so häufig betroffen wie Frauen.
>Ursachen:
Das Rauchen ist der wichtigste Risikofaktor für die Entstehung von Blasenkrebs. Etwa die Hälfte aller Blasenkrebs-Erkrankungsfälle wird auf übermäßigen Tabakkonsum zurückgeführt. Harnblasenkrebs gilt nach dem Bronchialkrebs als die zweithäufigste Krebserkrankung bei Rauchern.
Über 50 verschiedene chemische Substanzen werden für die Entstehung von Harnblasenkrebs verantwortlich gemacht (gesichert ist z.B. für aromatische Amine). Harnblasenkrebs ist eine anerkannte Berufserkrankung bei nachgewiesenem chronischen Kontakt mit entsprechenden Chemikalien.
> Krankheitszeichen:
Je nach Stadium z.B. Blut im Urin oder häufiger Harndrang. In frühen Stadien macht das Harnblasenkrebs kaum Beschwerden (also sehr wichtig ist daher die Krebsvorsorge!!).
> Tumorverhalten:
Über 95% der Harnblasenkarzinome sind Urothelkarzinome.
Für die Vorhersage des Krankheitsverlaufs (Prognose) und die Therapie ist insbesondere die eindringtiefe des Tumors in der Blasenwand von entscheidender Bedeutung.
Zum Zeitpunkt der Erstdiagnose sind 80% aller Blasentumoren oberflächlich und haben eine gute Prognose, jedoch besteht ein erhöhtes Rückfallrisiko.
10–15% dieser Tumoren entwickeln im weiteren Krankheitsverlauf eine Stadiumsverschlechterung mit muskelinvasivem Tumorwachstum. Die Tumoren, die bei Erstdiagnose bereits Muskelinvasiv sind haben eine deutlich schlechtere Prognose.
> Diagnose/Behandlung:
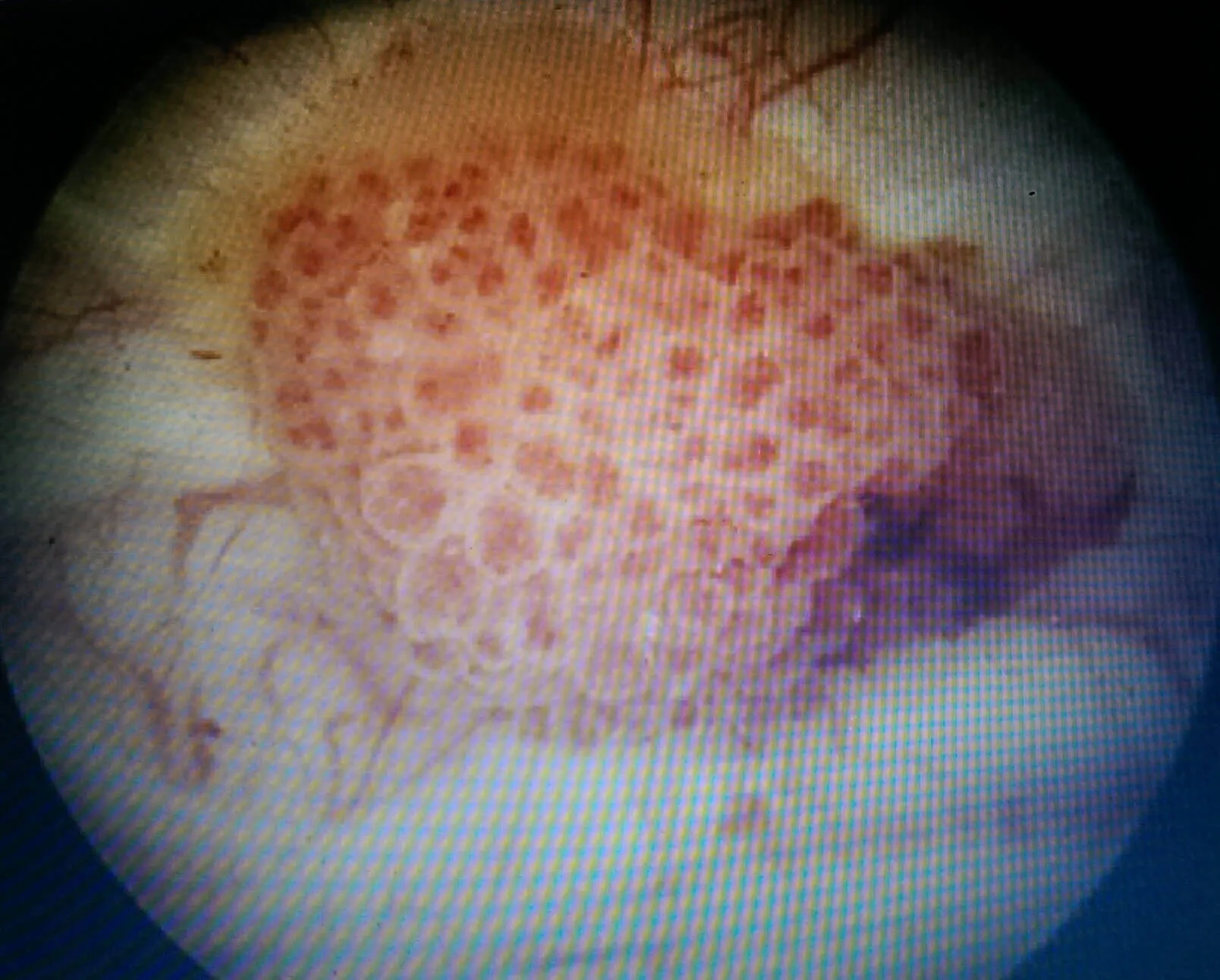
Die Sicherung der Diagnose erfolgt in der Regeln durch endoskopische (durch die Harnröhre) Tumorentfernung bzw. mit einer Elektroschlinge (TUR-Blase). Bei einem oberflächlichen Tumor kann dann die Untersuchung gleichzeitig auch als Behandlung betrachtet werden.
Die Erhaltung der Harnblase steht immer im Vordergrund.
Im Falle einer Muskelinvasion ist die Entfernung der Harnblase aber oft unumgänglich, wobei gleichzeitig ein Blasenersatz aus Darmanteilen geschaffen wird. Durch diese Behandlungsmethode kann dann ist die höchste Heilungschance und Überlebensrate erreicht werden.
> Nachsorge:
Insbesondere unter Erhaltung der Harnblase ist aufgrund zu hohem Rückfallrisiko eine strenge Nachsorge mit regelmäßigen Blasenspiegelungen notwendig.
Prostatakarzinom:
> Häufigkeit:
Das Prostatakarzinom ist mit ca. 26% aller diagnostizierten Krebserkrankungen die häufigste Krebserkrankung des Mannes. Jährlich erkranken etwa 58.000 Männer in Deutschland neu an diesem Tumor.
> Risikpfaktoren:
Alter, Rasse (Schwarze > Weiße > Asiaten ), familiäre Häufung
> Klinik:
Anfangsstadium ohne Beschwerden, im fortgeschrittenen Krankheitsstadium z.B. Knochen- bzw. Rückenschmerzen
> Diagnostik:
Durch Krebsvorsorge mit PSA-Bestimmung (Blutuntersuchung) und rektaler > > > >Tastuntersuchung.
Bei einem pathologischen Befund wird eine Prostataprobenentnahme empfohlen.
Empfehlenswert ist eine Prostatakrebsvorsorge ab dem 45. Lebensjahr. Bei Patienten mit hohem Prostatakrebsrisiko (z.B. mit familiärer Häufung) sollten die Krebsvorsorge mit dem 40. Lebensjahr beginnen und jährlich durchgeführt werden.
-Therapie (je nach Stadium und Alter):
Chirurgische (offen, endoskopisch) Operation, Bestrahlung, antihormonelle Therapie , Chemotherapie.
Hodenkarzinom
Zwischen dem 20. und 35. Lebensjahr ist der Hodenkrebs die häufigste Krebserkrankung des Mannes.
Risiofaktoren
Der wichtigste Faktor ist der vorangegangene Hodentumor. Patienten die bereits an einem Hodentumor erkrankt waren, besitzen ein ca. 30-fach erhöhtes relatives Risiko an einem (zweiten) Hodenkrebs zu erkranken.
Hodenlageanomalie in der Kindheit(auch der Gegenseite) ist ein weiterer Risikofaktor (ca. 4-8-fach). Die operative Korrektur vor dem 10. Lebensjahr verringert das Erkrankungsrisiko und ermöglicht klinische Kontrollen zur frühen Detektion des Hodentumors.
Familiäre Belastung, Brüder von Hodenkrebs-Patienten haben ein ca. 5-fach erhöhtes Risiko, an solchen Krebs zu erkranken.
Histologische Formen
Seminome : 40-55%, Altersgipfel 25-40 und ab 60. Lebensjahr
Nichtseminome : 40-60%, Altersgipfel 18-35. Lebensjahr
Symptomen:
Jede Schwellung im Bereich des Hodens (Tastuntersuchung) sollte weiter abgeklärt werden. Ohne Therapie besteht einen sehr schnellen Krankheitsverlauf. Hodenschmerzen und Brustvergrößerung sind weitere mögliche Symptomen.
Diagnostik
Zur Diagnostik erfolgen die Durchführung einer Ultraschaluntersuchung des Hodens und die Bestimmung von Tumormarkern (AFP, ß-HCG, LDH) im Blut.
Therapie
Bei Hodenkrebs ist selbst bei einer bereits erfolgten Metastasierung (Absiedlung) eine nahezu 100%ige Heilungschance zu erwarten.
Bei Verdacht auf Hodentumor (Veränderungen im Ultraschall, Erhöhung der Hodentumormarker) wird eine operative Freilegung des Hodens (durch die Leiste) mit Schnellschnittdiagnostik erfolgen. Bestätigt der Pathologe den Verdacht, muss der betroffene Hoden entfernt werden. Je nach Histologie und Tumorstadium müssen ggf. weitere Maßnahmen wie Bestrahlung, Chemotherapie und Entfernung von Lymphknoten durchgeführt werden.
Peniskarzinom
Mit ca. 600 Neuerkrankungen in Deutschland handelt es sich bei Peniskrebs um eine seltene Erkrankung, die nur 0,5 % aller malignen Erkrankungen bei Männern ausmacht. Der Altersgipfel dieser Tumoren liegt im 6. Lebensjahrzehnt. Der Altersgipfel der Erkrankung liegt um 60. Lebensjahr.
Risikofaktoren
Beschneidung im Kindesalter senkt das Risiko für die Entstehung des Krebses und ist somit ist eine effektive Präventivmaßnahme gegen die Entwicklung des Peniskarzinoms. Im Erwachsenenalter zeigt die Beschneidung keine präventive Wirkung mehr.
Die häufigsten Risikofaktoren sind chronische und wiederkehrende Infektionen an der Eichel und oder der Vorhaut auf dem Boden einer mangelnden Hygiene. Begünstigt wird dieser Zustand durch eine Vorhautverengung.
Humane Papillomavieren (HPV), Rauchen, bestimmte Hauterkrankungen wie z.B. Lichen sclerosus.
Symptomen
Typisch sind Rötungen und Geschwüre an Eichel und Vorhaut, die sich trotz lokaler Therapie nicht bessern.
Tastbar verhärtete Leistenlymphknoten im Bereich der Leiste (Lymphknotenmetastasen).
Diagnostik
Klinische Untersuchung, Ultraschal, Röntgen wie Computertomographie (CT) oder Magnetresonanztomographie (MRT).
Operative Probeentnahme
Therapie
Je nach Stadium und Klinik (Lasertherapie, lokale Chirurgie, teil- oder komplette Entfernung des Gliedes, Chemotherapie, Bestrahlung)
Prognose
Das Peniskarzinom hat im Frühstadium ohne Metastasen die besten Heilungschancen. Hier liegen die 5- Jahres-Überlebensrate ca. 90%. Wenn eine Metastasierung in die Leistenlymphknoten hinzukommt, sinkt die 5-Jahres-Überlebensrate auf ca. 80%,.
Nachsorge:
Ein Lokalrezidiv kann auch viele Jahre nach Teilentfernung des Gliedes entstehen.
Wir empfehlen Ihnen deshalb dringend, die mit Ihrem behandelnden Arzt festgelegten Nachsorgetermine einzuhalten.
Prophylaxe
Als Prophylaxe ist eine sorgfältige Genital- und Sexualhygiene sehr wichtig. Ebenso ist jedem Mann eine regelmäßige Selbstuntersuchung zu empfehlen. Bei Vorhautverengung ist eine Beschneidung zu empfehlen
Darüber hinaus sollten von jedem Mann ab dem 45. Lebensjahr die urologischen Krebsvorsorgeuntersuchungen wahrgenommen werden.
Bei Fragen oder Unklarheiten stehen wir Ihnen gerne für ein persönliches Gespräch zur Verfügung! (» siehe Kontakt)